Локтева О.И. - Гипенсенсорный мочевой пузырь
Гиперчувствительный мочевой пузырь: новая нозологическая единица в урологической практике
Клиническая проблема пациентов с атипичными проявлениями гиперактивного мочевого пузыря
Большую часть амбулаторного приёма уролога занимают пациенты с гиперактивным мочевым пузырём (ГМП). По определению Международного общества по недержанию мочи (ICS), это симптомокомплекс, сопровождающийся ургентностью, ноктурией или без недержания мочи, учащённым мочеиспусканием при отсутствии инфекции и патологии нижних мочевыводящих путей. Типичные жалобы таких пациентов хорошо знакомы каждому урологу: «еле добегаю до туалета», «знаю все туалеты в городе», «не хожу рядом с фонтанами и водоёмами», «избегаю бассейна», «не могу мыть посуду». Диагностика ГМП включает сбор анамнеза с обязательным выявлением ургентности как ведущего симптома, частоты мочеиспускания более 8 раз в сутки, возможной ноктурии. Пациенты заполняют дневник мочеиспускания, подтверждающий учащённую эмиссию при нормальных порциях мочи, отсутствии признаков инфекции в анализах. В неосложнённых случаях диагноз может быть установлен без инвазивной диагностики.
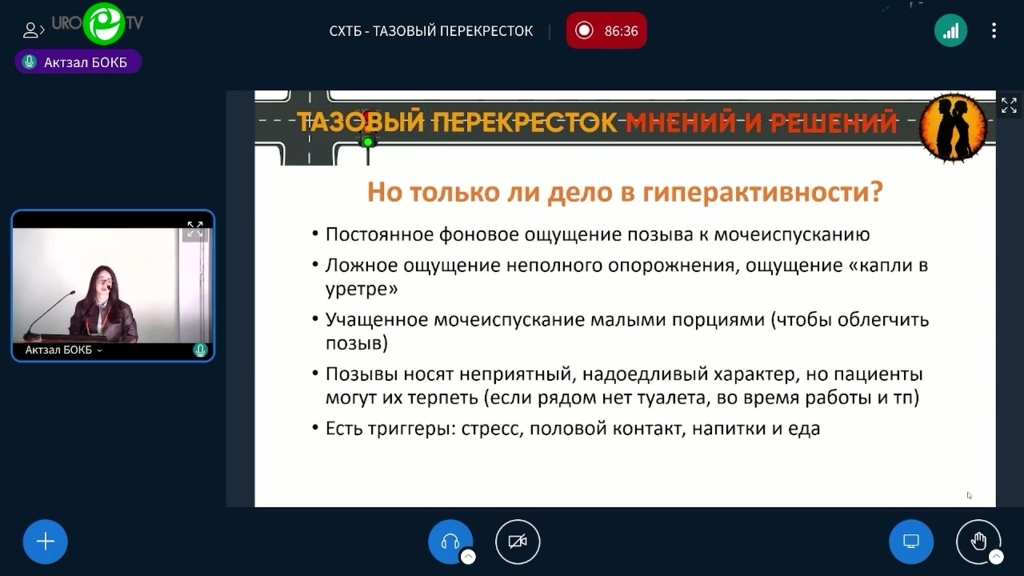
Однако в практике встречаются пациенты с иной клинической картиной: постоянное фоновое ощущение позыва к мочеиспусканию, ложное ощущение неполного опорожнения при отсутствии остаточной мочи, ощущение капли в уретре, учащённое мочеиспускание малыми порциями с целью облегчения позыва. Позывы носят неприятный, надоедливый характер, но пациенты спокойно могут их перетерпеть — например, во время работы или просмотра интересного фильма. Симптоматика усиливается под влиянием триггерных факторов: стресса, полового контакта, употребления определённых напитков (газированных, шампанского, пива) и некоторых видов пищи. Дневник мочеиспускания таких пациентов не похож на дневник при типичном ГМП: частота мочеиспускания увеличена, но объём порций варьирует от нормального до низкого, подтекание мочи отсутствует.
Понятие гиперсенсорного мочевого пузыря и его место в классификации
С 2013 года в медицинской литературе появляется термин «гиперчувствительный мочевой пузырь» (гиперсенсорный мочевой пузырь) — состояние, характеризующееся повышенной чувствительностью слизистой оболочки мочевого пузыря, приводящей к ощущению учащённых позывов или дискомфорта, давления в области мочевого пузыря при отсутствии выявленной органической патологии. В отличие от синдрома болезненного мочевого пузыря (интерстициального цистита), для которого характерны патологические изменения стенки (геморрагии, язвенные поражения при гидродистензии), гиперсенсорный мочевой пузырь диагностируется при наличии симптомов и отсутствии специфических морфологических изменений при цистоскопии. С 2016 года Японская урологическая ассоциация в своих клинических рекомендациях подчёркивает, что гиперсенсорный мочевой пузырь является отдельной нозологической единицей.
Диагностические критерии и дифференциальная диагностика
Диагностика начинается со сбора анамнеза с типичными жалобами на дискомфорт, давление в области мочевого пузыря, учащённое мочеиспускание и постоянный фоновый позыв. Симптомы должны присутствовать не менее 6 недель при отсутствии инфекции (отрицательные посевы мочи). Обязательно исключаются другие заболевания со схожей симптоматикой. Пациенты заполняют дневник мочеиспускания. При необходимости выполняются инструментальные методы: УЗИ, КТ, МРТ при подозрении на сложные анатомические причины. Для уточнения диагноза может потребоваться комплексное уродинамическое исследование, цистоскопия с гидродистензией при подозрении на интерстициальный процесс.
Важно понимать, что гиперсенсорный мочевой пузырь является одним из фенотипов или частью спектра состояний, связанных с синдромом болезненного мочевого пузыря, но при этом отсутствуют структурные изменения в мочевом пузыре и болевой синдром, связанный с наполнением. При уродинамике наблюдается отсутствие детрузорной гиперактивности и признаков недержания мочи.
При дифференциальной диагностике необходимо исключать:
- Рецидивирующие инфекции мочевого пузыря: женщины с такими инфекциями демонстрируют гиперчувствительность мочевого пузыря даже при отсутствии активного воспаления, с уменьшенными объёмами при первом позыве и максимальной цистометрической ёмкости.
- Синдром болезненного мочевого пузыря: выраженно сниженные объёмы при первом позыве (менее 100 мл), отсутствие непроизвольных сокращений детрузора, возможное снижение комплаентности.
- Гиперактивный мочевой пузырь: непроизвольные сокращения детрузора при наполнении, нормальные или умеренно сниженные объёмы, наличие детрузорной гиперактивности.
- Уролитиаз: клинический пример — пациентка с похожими жалобами, у которой при КТ был выявлен камень нижней трети мочеточника, ставший основной причиной симптоматики.
- Нейрогенную дисфункцию нижних мочевых путей: может проявляться изменениями чувствительности до развития явной детрузорной гиперактивности.
Патогенетические механизмы гиперсенсорного мочевого пузыря
Гиперсенсорный мочевой пузырь является результатом комплексного взаимодействия периферических и центральных механизмов сенситизации, дисфункции уротелия и нейроиммунных изменений. Ключевые механизмы включают:
Нарушение барьерной функции уротелия, способствующее проникновению раздражающих веществ и активации сенсорных нейронов, что ведёт к повышенной чувствительности даже без выраженного воспаления.
Высвобождение воспалительных медиаторов (гистамин, серотонин, цитокины), усиливающих чувствительность афферентных нервных окончаний и вызывающих гиперреактивность.
Изменения экспрессии и активности ионных каналов: в ответ на механическое растяжение в клеточной мембране уротелиоцитов открываются ионные каналы семейства TRP, увеличивается активность чувствительных натриевых и калиевых каналов, а также рецепторов TRPV1. Это инициирует выделение из уротелиоцитов в межклеточное пространство нейромедиатора аденозинтрифосфата (АТФ), действующего на терминалах афферентных нервных волокон. Таким образом, уротелий воспринимает механическое растяжение и преобразует эти импульсы в химические субстанции, а далее в электрические импульсы, проецируемые в высшие отделы центральной нервной системы. В зависимости от интенсивности клинических проявлений возникает разная степень выраженности ощущения наполнения мочевого пузыря, проявляющаяся гиперсенсорными симптомами. При присоединении болевого синдрома состояние относится уже к синдрому болезненного мочевого пузыря.
Усиление передачи сигналов в спинном мозге и вовлечение центральных механизмов сенситизации приводит к усиленному восприятию сигналов от мочевого пузыря даже при минимальном наполнении. При инфекциях и хроническом воспалении происходит высвобождение цитокинов и медиаторов, дополнительно способствующих повышению афферентной активности и рекрутированию «мёртвых» ноцицепторов.
Сопутствующие патологии и влияние психоэмоционального фактора
Гиперсенсорный мочевой пузырь часто сочетается с сопутствующими патологиями: синдромом раздражённого кишечника, фибромиалгией, хронической усталостью, мигренью, депрессией, тревожными расстройствами. Игнорирование этих сопутствующих состояний и концентрация внимания исключительно на гиперчувствительности мочевого пузыря может ухудшать общее состояние пациента. Особенно важно учитывать влияние психоэмоционального фактора: в условиях нестабильной региональной обстановки (например, в приграничных регионах) стрессовые реакции могут значительно усиливать симптоматику. Клиническое наблюдение: во время сеанса комбинированной реабилитации с электростимуляцией у пациентки с гиперчувствительностью мочевого пузыря при включении сирены воздушной тревоги произошло инстинктивное спазматическое сокращение мышц тазового дна, наглядно демонстрирующее связь между стрессом и усилением симптомов.
Подходы к лечению гиперсенсорного мочевого пузыря
Лечение начинается с поведенческой терапии: тренировки мочевого пузыря на основании заполненного дневника с постепенным удлинением интервалов между микциями, соблюдение диеты с ограничением провоцирующих веществ (индивидуально для каждого пациента), образовательные мероприятия с выделением времени на консультацию для объяснения пациенту возможностей самопомощи на первичном этапе.
Психотерапия и когнитивно-поведенческая терапия показаны при сопутствующих тревожных или депрессивных расстройствах. Физическая реабилитация включает работу с тазовым терапевтом, комбинированную реабилитацию мышц тазового дна, электростимуляцию или биологическую обратную связь (бостерапию), особенно важную при сочетании сопутствующей дисфункции мышц тазового дна.
Фармакотерапия имеет особенности: антихолинергические препараты и бета-3-агонисты имеют ограниченное воздействие на афферентные чувствительные нервные окончания, поэтому их эффективность может быть низкой. Предпочтение отдаётся трициклическим антидепрессантам в низких дозировках (амитриптилин), особенно при наличии центральной сенситизации. В некоторых случаях применяется пентозанполисульфат по схеме, схожей с терапией синдрома болезненного мочевого пузыря.
Инвазивные методы включают инстилляции с гепарином, хондроитинсульфатом, лидокаином с эффектом, достигаемым при длительном выполнении (не менее 8 процедур). Ботулинотерапия детрузора рассматривается при резистентных формах гиперреактивности и наличии болевого компонента (как проявление синдрома болезненного мочевого пузыря). Нейромодуляция применяется при резистентности к медикаментозному лечению для уменьшения позывов и улучшения качества жизни.
Важен принцип этапности: переход к инвазивным методам возможен только после исчерпания консервативных возможностей. Особое внимание требуется при сочетании гиперсенсорного мочевого пузыря с миофасциальным болевым синдромом мышц тазового дна (в частности, запирательных мышц) — в таких случаях необходимо одновременно заниматься обеими проблемами, включая возможность ботулинотерапии мышц тазового дна с учётом состояния пациента.
Заключение: системный подход к диагностике и лечению
Гиперсенсорный мочевой пузырь представляет собой самостоятельную клиническую проблему, требующую от уролога внимательного отношения к атипичным проявлениям мочеиспускательных расстройств. Ключевым является дифференциация от классического гиперактивного мочевого пузыря и интерстициального цистита, понимание патогенетических механизмов с участием как периферических, так и центральных звеньев сенситизации. Успешное лечение возможно только при комплексном подходе с обязательным учётом психоэмоционального состояния пациента, сопутствующих соматических и неврологических расстройств, а также влияния внешних стрессовых факторов. Диагностика и лечение должны быть поэтапными, с приоритетом консервативных методов и переходом к инвазивным техникам только при доказанной резистентности к предшествующей терапии.















