Копытова И.Ю. - Резекции единственной почки. Без права на ошибку
Роботизированная резекция почки при единственной функционирующей почке: тактика в условиях сложной анатомии и метастатического процесса
Статистика и клиническая значимость органосохраняющих вмешательств
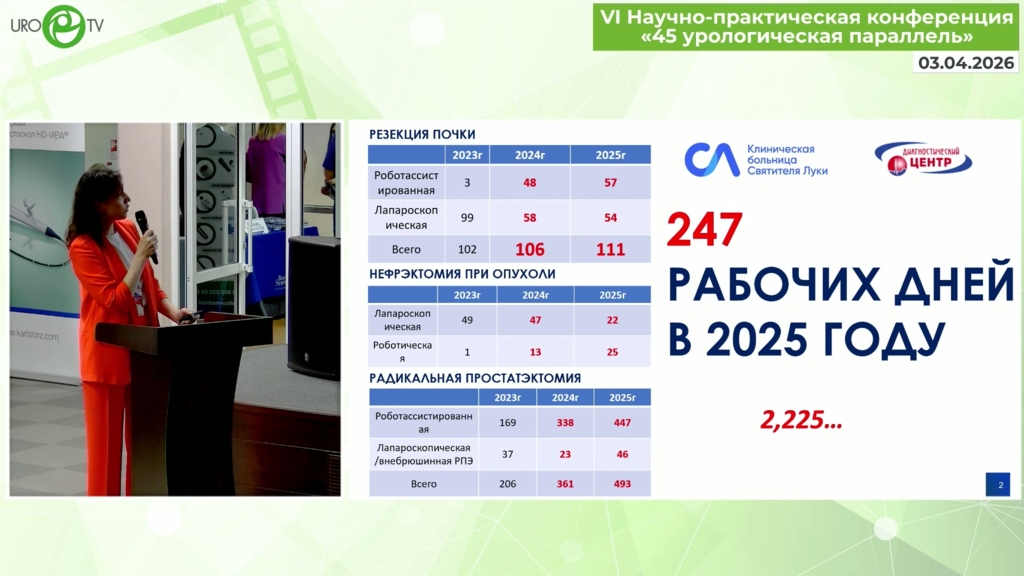
В клинической больнице Светителя Луки наблюдается устойчивая тенденция к росту объема высокотехнологичных хирургических вмешательств, включая резекции почек, нефрэктомии при опухолях и радикальные простатэктомии. Статистические данные за 2023–2025 годы демонстрируют значительное увеличение количества операций: в 2025 году было выполнено 111 резекций почки, что эквивалентно одной операции каждые два рабочих дня. Особую клиническую ценность представляют случаи, когда хирургическое вмешательство проводится на единственной функционирующей почке. В рамках анализа сложной практики были рассмотрены два уникальных клинических примера, требующих применения роботизированной техники и нестандартных тактических решений для сохранения нефронов и функции органа.
Первый случай: резекция при компрессии венозного русла. Первый клинический случай касался пациента 1960 года рождения с единственной левой почкой. В анамнезе у пациента имеется правосторонняя нефрэктомия, выполненная в 2017 году по поводу светлоклеточного почечно-клеточного рака. При динамическом наблюдении было выявлено новое образование в оставшейся левой почке размером 69 на 55 мм (предыдущий размер составлял 63 на 51 мм), а также кистозно-солидное образование правого надпочечника с подозрением на метастаз. Учитывая жизненную необходимость сохранения функции единственного органа, было принято решение о выполнении роботизированной резекции левой почки. Операция проведена 21 декабря 2025 года. Предоперационная компьютерная томография выявила критическую особенность: опухоль компрессировала один из притоков почечной вены, что создавало риски интраоперационного кровотечения и усложняло выделение сосудов.
Хирургический доступ был реализован через роботизированную систему с выполнением стандартных этапов мобилизации забрюшинного пространства слева, нисходящего отдела ободочной кишки и селезеночного угла. Мобилизация была выполнена широко для обеспечения полного опускания органов брюшной полости. Особое внимание уделено выделению почечной вены: сосуд был полностью идентифицирован и освобожден дистальнее места предполагаемой резекции, что являлось обязательным условием безопасности на случай необходимости конверсии к нефрэктомии. Выделение артериального русла показало наличие двух почечных артерий: основной ствол и дополнительный сосуд, идущий к верхнему сегменту почки. Последний был обозначен, но не пережат до момента начала резекции, что позволило сохранить перфузию верхнего полюса при необходимости.
В ходе выделения опухоли выявлена плотная спайка паранефральной клетчатки с фиброзной капсулой почки. Опухоль имела значительный объем и располагалась в непосредственной близости к почечному синусу, что требовало ювелирной техники разделения тканей. После наложения ишемии (время ишемии составило 45 минут) была выполнена резекция опухоли снизу вверх с инкапсуляцией и последующим отсечением основной массы новообразования. В процессе работы возникла необходимость в удалении компрессированного притока почечной вены, так как его сохранение было технически невозможным без риска повреждения основного ствола сосуда. Приток был клипирован, после чего продолжена резекция под опухолью. Дополнительный сосуд, идущий к опухоли, также был клипирован и коагулирован.
Первый случай: резекция при компрессии венозного русла
Критическим моментом операции стало возникновение интраоперационного кровотечения в зоне, прилегающей к основным сосудам. Для остановки кровотечения использовалась биполярная коагуляция, что позволило продолжить резекцию без потери времени на поиск дополнительных источников гемостаза. После полного удаления опухоли образовалась обширная раневая поверхность с дефектом паренхимы в нижнем сегменте почки. Для ушивания раны применена техника обвивного шва: использована нить с насечками, прошитые участки паренхиммы сводились снаружи-внутри и изнутри-наружу. Шов наложен непрерывно, что обеспечило надежный гемостаз без необходимости накладывания дополнительных клипс в зоне раны.
После завершения ушивания основного дефекта было принято решение снять временную окклюзию почечной артерии (клипсу и бульдог) для восстановления кровотока до завершения всех манипуляций, что позволило оценить жизнеспособность ткани. Для окончательного гемостаза использовались две гемостатические салфетки, которые были размещены под паренхимой почки и прошиты обвивным швом через ткань органа и материал салфеток. Салфетка выполняла функцию тампонады и дополнительного гемостатического барьера. Поверх раны была наложена еще одна салфетка, которая прижата и удалена после достижения стабильности. Контрольный осмотр показал розовый цвет почечной паренхимы, свидетельствующий об адекватном кровоснабжении.
В послеоперационном периоде у пациента наблюдалась динамика функции почек: уровень креатинина при поступлении составлял 125 мкмоль/л, максимальный подъем до операции достигал 177 мкмоль/л. На вторые сутки удален уретральный катетер, на третьи сутки — дренаж. Через месяц после операции уровень креатинина снизился до 108 мкмоль/л, что свидетельствует о восстановлении почечной функции и успешности органосохраняющей тактики. Гистологическое исследование подтвердило диагноз почечно-клеточной карциномы.
Второй случай: резекция при сложной ангиоархитектонике и рецидиве
Второй случай: резекция при сложной ангиоархитектонике и рецидиве. Второй клинический случай демонстрирует еще более сложную ситуацию у пациентки 1955 года рождения. В 2012 году выполнена левосторонняя нефроадреналэктомия по поводу почечно-клеточного рака. В 2021 году в единственной оставшейся правой почке выявлено образование, которое было подвергнуто криодеструкции. В 2025 году диагностирован метастаз почечно-клеточного рака в правом легком (выполнена атипическая резекция), а также обнаружено рецидивное образование в единственной почке размером 55 на 45 на 44 мм, расположенное рядом с простой кистой и ангиомиолоипомой.
Перед хирургами стоял выбор тактики: проведение биопсии для гистологической верификации и последующая лекарственная терапия или немедленное хирургическое вмешательство. После обсуждения с онкологами было принято решение о приоритете хирургического метода без предварительной биопсии, с целью сохранения единственной почки. Предоперационная 3D-реконструкция выявила сложную анатомию: опухоль прорастала в почечный синус, а деление почечной артерии происходило ниже нижней полой вены, что создавало витиеватую ангиоархитектонику.
Операция выполнена роботизированным доступом. При лапароскопическом осмотре визуализированы правая почка с двумя образованиями: кистозным и солидным. Мобилизация правого забрюшинного пространства проведена стандартно, с выделением двенадцатиперстной кишки и яичниковой вены, которая впадала в почечную вену. Выделение сосудов начато с идентификации двух ветвей почечной артерии; основная попытка выделения ствола увенчалась успехом после поднятия ткани из окружающих структур. Ишемия наложена бульдогом на основную артерию.
Хирургическая тактика включала последовательное удаление образований
Хирургическая тактика включала последовательное удаление образований: сначала выполнена резекция простой кисты (Босниак I), при вскрытии которой выделилась светлая жидкость. Затем приступлено к удалению основного новообразования, которое имело нежную капсулу и прорастало в синус, что исключило возможность энуклеации без повреждения паренхимы. Пришлось выполнить резекцию с удалением части почечной ткани. Рана после удаления опухоли имела звездчатую форму с дефектом в виде «уголка» внизу.
Для ушивания раны применена уникальная техника: использован однорядный шов, наложенный сверху вниз обвивным методом. Дефект в нижней части (уголок) был поднят вверх и фиксирован к основному шву. В ситуации нехватки нитей и отсутствии клипс применен прием завязывания узла с использованием третьей роботизированной руки, удерживающей иглу, что позволило надежно зафиксировать ткань при коротких концах нити. Окончательное ушивание выполнено снизу вверх к центру монофиламентной нитью без насечек. Время ишемии составило 25 минут.
В послеоперационном периоде наблюдалось временное ухудшение функции почек: развилась механическая анурия на фоне острого почечного повреждения (ОПП) у пациентки с хронической болезнью почек. Потребовалось проведение 6 сеансов гемодиализа. Однако на 10-е сутки после операции объем диуреза восстановился до 1000 мл, а затем увеличился до 1500 мл в сутки. Динамика креатинина показала снижение с максимального уровня 574 мкмоль/л до 275 мкмоль/л через 21 день после операции. Пациентка продолжает мочиться самостоятельно, что подтверждает жизнеспособность оставшейся части почки и успешность выполненной органосохраняющей резекции в условиях сложного рецидива и метастатического процесса.














